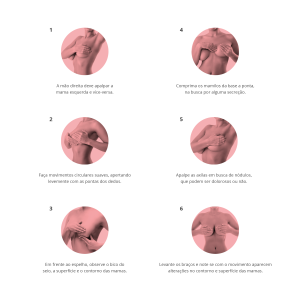
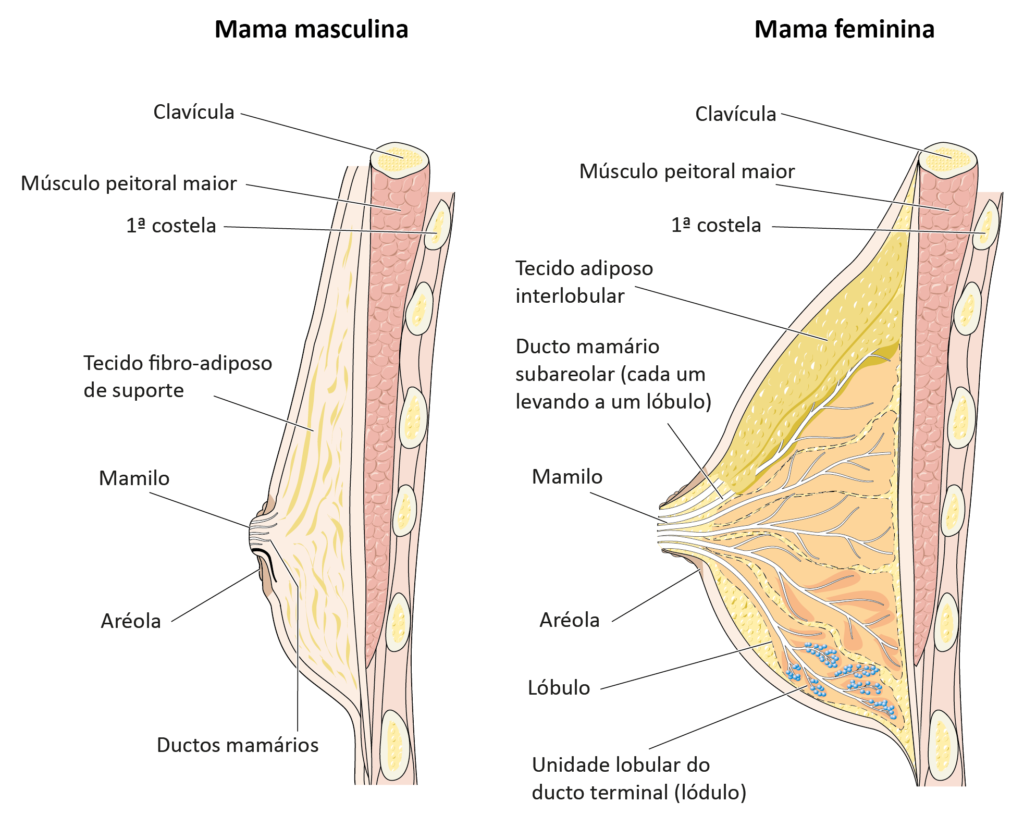
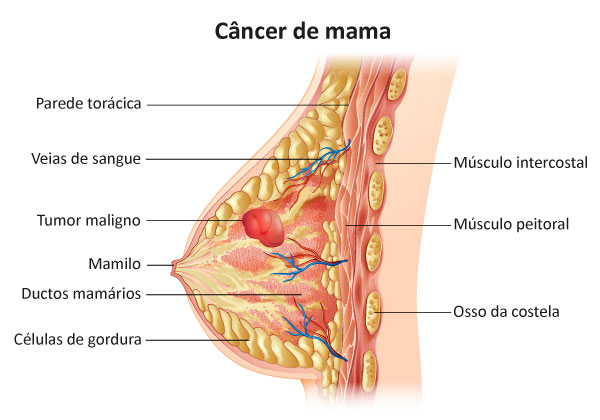
Homens e mulheres possuem mamas, e apesar de raro, o câncer de mama pode afetar os homens.
O Câncer de mama masculina ocorre em homens preferencialmente entre 60 e 70 anos de idade, e representa menos de 1% dos casos de câncer de mama.
Assim como no câncer de mama em mulheres, esse tumor se origina de uma célula da mama que se divide de maneira desordenada, tornando o tumor capaz de invadir órgãos próximos ou distantes a mama.
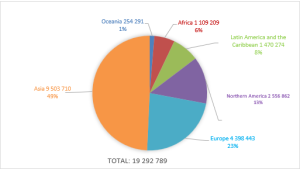
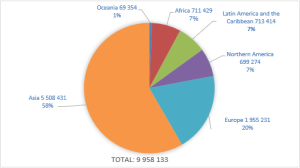
Em 2020 a Organização Mundial da Saúde estimou cerca de 2,3 milhões de casos novos de câncer de mama para ambos os sexos em todo o mundo (menos de 23.000 casos em homens).
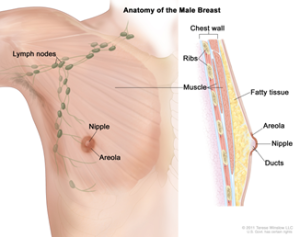
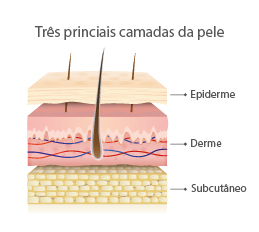
Lymph nodes = linfonodos
Nipple = mamilo
Aréola = aréola
Chest wall = parede torácica
Ribs = costelas
Fatty tissue = tecido gorduroso
Ducts = ductos mamários
Fatores de risco para câncer de mama em homens
Os fatores de risco para câncer de mama masculino incluem:
Idade
O maior fator de risco para o câncer de mama masculino é o envelhecimento. A maioria dos cânceres de mama é diagnosticado em homens entre 60 e 70 anos.
Membros da família com câncer de mama ou genes que predisponham ao câncer de mama.
Homens com parentes de primeiro grau do sexo feminino (mãe, irmã ou filha) com câncer de mama ou parentes de primeiro grau com câncer de mama masculina, têm risco aumentado para a doença se o câncer tiver sido associado a genes mutados na família.
Os homens, assim como as mulheres, podem herdar genes defeituosos (mutados) que aumentam o risco de câncer de mama
Homens com alterações no gene BRCA2 têm risco aumentado para câncer de mama. As alterações no gene BRCA1 também podem causar a doença, mas o risco não é tão elevado, comparado ao BRCA2. Existem testes que podem detectar genes mutantes, indicados para membros de famílias com alto risco de câncer.
Altos níveis de estrogênio
Apesar dos homens não possuírem ovários, eles produzem estrógeno em pequenas quantidades nas suprarrenais e na gordura do tecido subcutâneo. Níveis mais altos de estrogênio têm sido associados a um risco maior de câncer de mama em homens. Altos níveis de estrogênio podem ocorrer em:
- Homens que estão acima do peso (obesos);
- Doenças crônicas do fígado, como cirrose;
- Algumas condições genéticas, como a síndrome de Klinefelter.
Síndrome de Klinefelter
A síndrome de Klinefelter é uma condição genética rara em que um homem nasce com um cromossomo feminino extra. Isso significa que ele tem cromossomos XXY em vez de XY, resultando em desequilíbrio hormonal com menor produção de testosterona.
Exposição à radioterapia
Homens expostos à radioterapia na área do tórax têm maior risco de desenvolver câncer de mama.
Sintomas de câncer de mama em homens
Os sintomas mais comuns em homens com câncer de mama incluem:
- Caroço na mama que quase sempre é indolor;
- Lesão no mamilo ou ao redor dele;
- Secreção do mamilo (com ou sem sangue);
- Retração de um dos mamilos;
- Inchaço da mama (ginecomastia);
- Uma ferida na pele da mama que persiste após algumas semanas;
- Caroço ou inchaço debaixo do braço (axila).
Se tiver algum destes sintomas, é importante procurar seu médico.
Diagnosticando o câncer
A primeira etapa para o diagnóstico da doença ocorre durante a consulta médica, onde são feitos a anamnese (histórico de saúde do paciente) e exame físico.
Em caso de suspeita de câncer, o médico solicita exames de imagem, como a ultrassonografia das mamas e axilas, a mamografia bilateral ou ressonância nuclear magnética das mamas. Nem sempre é possível realizar a mamografia, pois as mamas dos homens costumam ser muito pequenas, e nesse caso, a ressonância é mais indicado.
Se esses testes mostrarem uma área que possa ser câncer, uma amostra (biópsia) do tecido mamário será coletada e analisada por um especialista (patologista). Se a biópsia diagnosticar câncer, serão pedidos exames complementares, exames de sangue para avaliar a função de órgãos e tomografias para avaliar as regiões torácicas e abdominais. Cintilografia óssea é solicitada quando o paciente sente dores ósseas e, no caso de sintomas neurológicos, a ressonância do crânio também pode ser prescrita pelo médico.
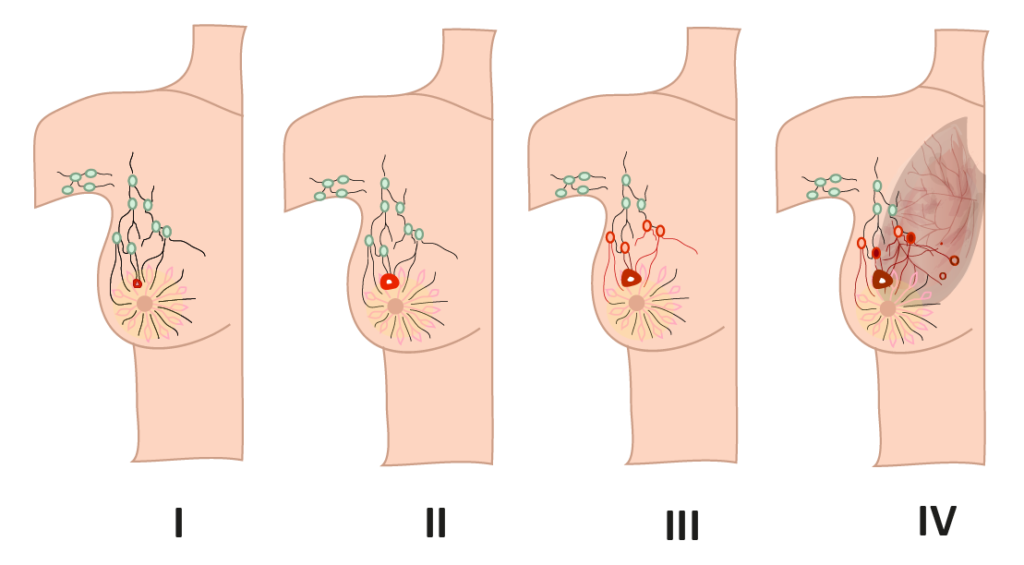
Exames adicionais são necessários para avaliar a existência de metástases, condição em que o câncer já progrediu da mama para outros órgãos.
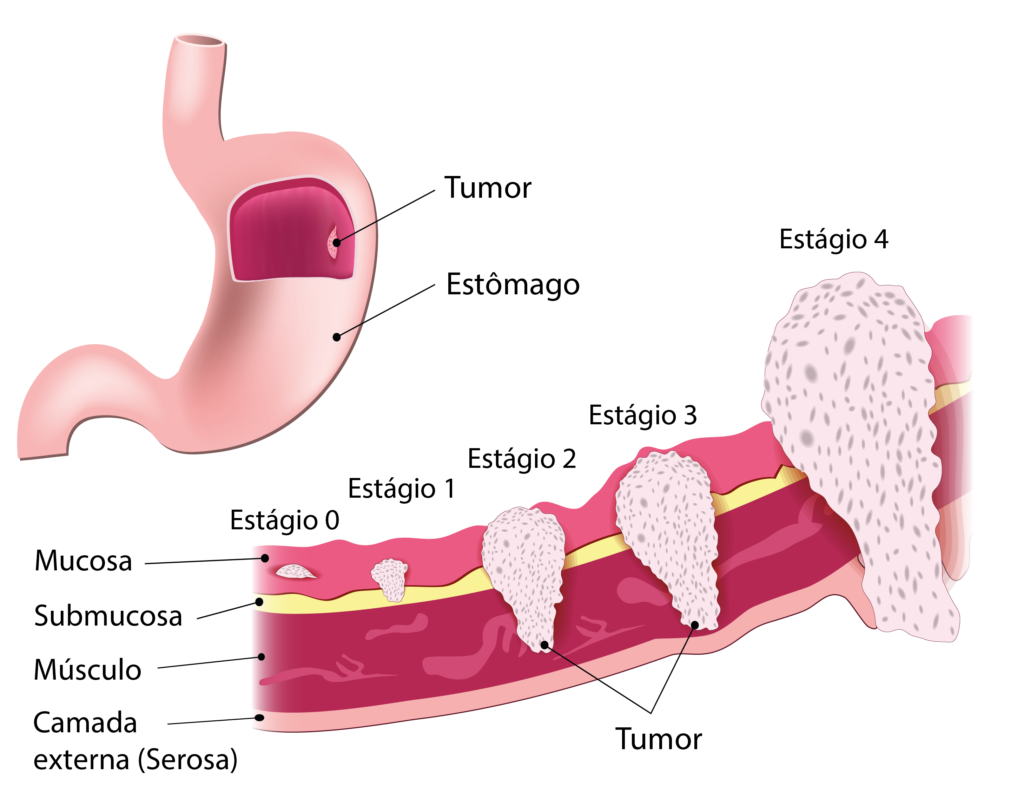
A complementação dos exames é importante para o de estadiamento da doença, que é o processo que determina a localização e a extensão do câncer presente no corpo de uma pessoa.
Tratamento para o câncer de mama em homens
Homens com câncer de mama usam tratamento semelhantes a mulheres com a mesma doença, salvo algumas particularidades em hormonioterapia.
Para decidir sobre o tratamento mais adequado, os médicos geralmente levam em consideração:
- Tipo de câncer de mama;
- Tamanho do câncer e se ele se espalhou;
- Grau de agressividade do câncer;
- Se as células cancerosas têm receptores hormonais (receptores de estrógeno e progesterona);
- Se as células têm receptores do tipo HER-2, sigla do inglês: “Human Epidermal growth factor Receptor-type 2” (receptor do fator de crescimento epidermal humano tipo 2).
Tipos de tratamento
- Cirurgia;
- Quimioterapia;
- Terapia hormonal;
- Radioterapia;
- Terapia alvo.
Cirurgia
A operação mais comum é a remoção de toda a mama (mastectomia), incluindo o mamilo. Às vezes o cirurgião também remove parte do músculo subjacente se ele estiver próximo ao câncer (mastectomia radical). Se o cirurgião retirar apenas a glândula mamária, a cirurgia se chama adenomastectomia.
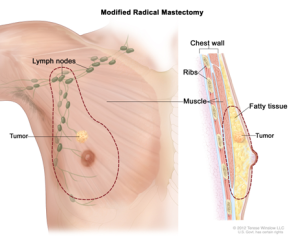 Lymph nodes = linfonodos
Lymph nodes = linfonodos
Tumor = Tumor
Chest wall = parede torácica
Ribs = costelas
Muscle = Músculo
Fatty tissue = tecido gorduroso
Ducts = ductos mamários
Alguns homens podem fazer uma cirurgia conservadora da mama (removendo o caroço e uma margem de tecido saudável ao redor), dependendo do tamanho da mama e do tamanho do câncer. As cirurgias conservadoras são chamadas de quadrantectomia, nodulectomia ou lumpectomia.
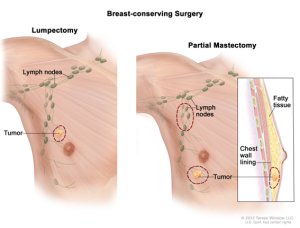
Lumpectomy: Mastectomia
Tumor= Tumor
Lymph nodes= linfonodos
Partial Mastectomy= Mastectomia Parcial
Fatty tissue= tecido gorduroso
Chest wall lining= forro da parede torácica
O cirurgião também pode remover alguns dos gânglios linfáticos da axila, que são enviados ao laboratório para identificar células tumorais, seja por esvaziamento da axila ou pelo procedimento chamado biópsia do linfonodo sentinela.
Quimioterapia
A quimioterapia é um tratamento contra o câncer que usa medicamentos para interromper o crescimento das células tumorais. Pode ser administrada via oral ou injetada em uma veia, levando a droga pela corrente sanguínea atingindo as células tumorais em todo o corpo (terapia sistêmica).
É possível fazer a quimioterapia antes ou após a cirurgia. Quando realizada antes, é chamada de quimioterapia neoadjuvante, mas se for realizada após a retirada completa do tumor através da cirurgia, é chamada de adjuvante. Esses tratamentos ajudam a reduzir as chances de o câncer voltar ou se espalhar.
Quando o paciente tem doença metastática, a quimioterapia é usada para destruir os focos da doença em outros órgãos, como ossos, fígado e pulmões.
Terapia hormonal
Algumas células do câncer de mama são estimuladas a crescer pelos hormônios estrogênio e progesterona. Os homens têm pequenas quantidades de estrogênio e progesterona em seu corpo e mais de 95% das células de câncer de mama masculinas têm receptores para esses hormônios. Isso é chamado de câncer de mama com receptor hormonal positivo (reconhecidos pelo exame de imuno-histoquímica na biópsia).
Se as células cancerosas tiverem receptores hormonais, o médico pode prescrever terapia hormonal. Isso pode ajudar a reduzir as chances de o câncer voltar ou de destruir a doença quando ela já é metastática.
A terapia hormonal mais comum para o câncer de mama masculino é o tamoxifeno. Os efeitos colaterais incluem:
- Ondas de calor;
- Desejo sexual mais baixo;
- Sensação de enjoo - isso pode passar depois de você tomá-lo por um tempo;
- Ganho de peso;
- Dificuldade em dormir;
- Tristeza ou depressão.
Radioterapia
A radioterapia é um tratamento contra o câncer que usa raios-x de alta energia ou outros tipos de radiação para matar as células cancerosas ou impedi-las de crescer. A radioterapia externa usa uma máquina fora do corpo para enviar radiação em direção à área do corpo com câncer.
O médico normalmente sugere a radioterapia após a cirurgia, quando é necessário controlar a doença. Este tratamento reduz o risco de as células tumorais voltarem a crescer na área da mama operada. Também pode ser usada para tratar a mama doente quando o paciente não pode ser operado por algum problema de saúde.
Terapia alvo
A terapia alvo é um tipo de tratamento que usa drogas ou outras substâncias para identificar e atacar células tumorais específicas. Geralmente causam menos danos às células normais do que a quimioterapia ou a radioterapia. A terapia com anticorpos monoclonais inibidores da tirosina quinase, inibidores da ciclina dependente da quinase e inibidores da rapamicina em mamíferos (mTOR) são tipos de terapias direcionadas que são usadas para tratar homens com câncer de mama.
O médico examinará as células cancerosas em busca de proteínas chamadas receptores HER2, e se as células cancerosas tiverem muitos desses receptores, o médico prescreverá um tratamento medicamentoso direcionado para o paciente. O mais comum para o câncer de mama é o trastuzumabe (Herceptin).
Encontrando suporte
É muito comum ouvir falar de câncer de mama em mulheres, mas não é comum ouvir falar disso em homens.
Lidar com um diagnóstico de câncer pode ser difícil, tanto física, como emocionalmente. Como o câncer de mama masculino é raro, procure por um hospital especializado e equipado adequadamente para realizar o tratamento.
Fonte
NIH | National Cancer Institute










 Lymph nodes = linfonodos
Lymph nodes = linfonodos