O que é o câncer de mama?
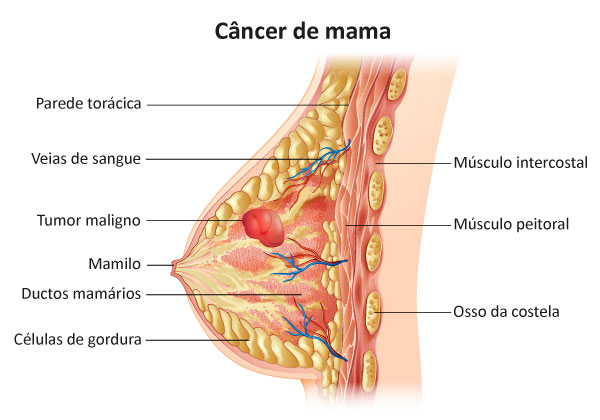
O câncer de mama é a neoplasia maligna, isso é, um tumor de crescimento rápido, formado por células que se apresentam de forma diferente daqueles presentes do tecido normal, que se origina nas mamas.
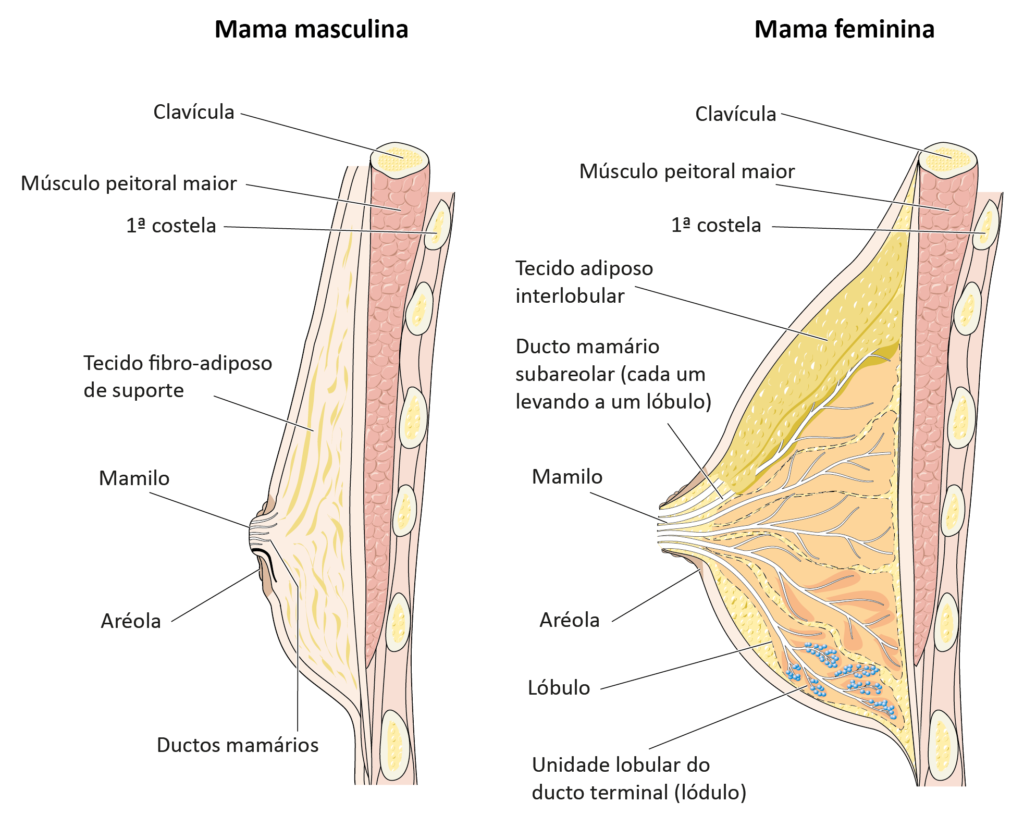
As mamas são glândulas localizadas na parte anterior do tórax. São compostas por tecido adiposo e conjuntivo. Como homens e mulheres possuem mamas, o câncer de mama afeta ambos os sexos, felizmente menos de 1% dos casos de mama ocorrem em homens.
Assim como os outros tipos de cânceres, múltiplos fatores são responsáveis por seu aparecimento de tal forma, que uma célula normal da mama pode sofrer o processo de carcinogênese, se tornando maligna, e dar origem ao câncer de mama. Uma vez formado, o câncer de mama pode se espalhar para os gânglios linfáticos ou para outros órgãos distantes, processo que chamamos de metástases.
Quais são os fatores de risco para o câncer de mama?
O câncer de mama não possui uma causa única. Um fator de risco não determina o câncer isoladamente, mas aumenta as chances de uma pessoa ficar doente de câncer.
Fatores de risco que não podem ser alterados:
- O risco para ter câncer de mama aumenta conforme a idade; a partir dos 50 anos, possuem um maior risco de desenvolver o câncer de mama, devido às próprias alterações biológicas;
- Mutações genéticas. Mulheres que herdam certos genes, como BRCA1 e BRCA2 correm maior risco de câncer de mama e de ovário;
- Histórico reprodutivo. Os primeiros ciclos menstruais e o início da menopausa expõem as mulheres aos hormônios por mais tempo, aumentando o risco de desenvolver câncer de mama;
- Histórico pessoal de câncer de mama. Mulheres que já tiveram o câncer de mama têm maior probabilidade de tê-lo pela segunda vez;
- Histórico familiar de câncer de mama ou ovário;
- Tratamento com radioterapia. Mulheres que fizeram radioterapia nos seios ou tórax antes dos 30 anos têm um risco maior de desenvolver câncer de mama depois de mais velha.
Fatores de risco que podem ser alterados:
- Não ser fisicamente ativa. Mulheres que não são fisicamente ativas, não praticam exercício físico, têm maior risco de desenvolver câncer de mama;
- Estar acima do peso ou ser obeso após a menopausa. Mulheres mais velhas com sobrepeso ou obesas possuem maior risco de desenvolver câncer de mama;
- Tomar hormônios. Algumas formas de terapia de reposição hormonal (aquelas que incluem estrogênio e progesterona) tomada durante a menopausa pode aumentar o risco de câncer de mama quando tomadas por mais de cinco anos. Determinados anticoncepcionais orais (pílulas anticoncepcionais) também aumentam o risco de câncer de mama;
- História reprodutiva. Ter a primeira gravidez depois dos 30 anos, não amamentar e nunca ter uma gravidez pode aumentar o risco de câncer de mama;
- Beber álcool. Estudos mostram que o risco de câncer de mama em uma mulher aumenta conforme a quantidade de álcool que ela bebe.
Quais são os sintomas do câncer de mama?
É preciso ficar atenta aos sinais e sintomas, porém, algumas pessoas não apresentam sintomas do câncer de mama, por isso é necessário sempre fazer os exames de rotina, além do exame de toque.

Alguns sinais/sintomas de alerta do câncer de mama são:
- Caroço na mama ou axila.
- Inchaço de parte da mama.
- Irritação da pele da mama.
- Vermelhidão ou pele escamosa na área do mamilo ou na mama.
- Dor na área do mamilo.
- Corrimento mamilar diferente do leite materno, incluindo sangue.
- Qualquer alteração no tamanho ou formato da mama.
- Dor em qualquer área da mama.
Esses sintomas podem ocorrer em outras doenças. Se você tiver quaisquer sinais ou sintomas que o preocupem, consulte o seu médico imediatamente.
Estadiamento do câncer de mama
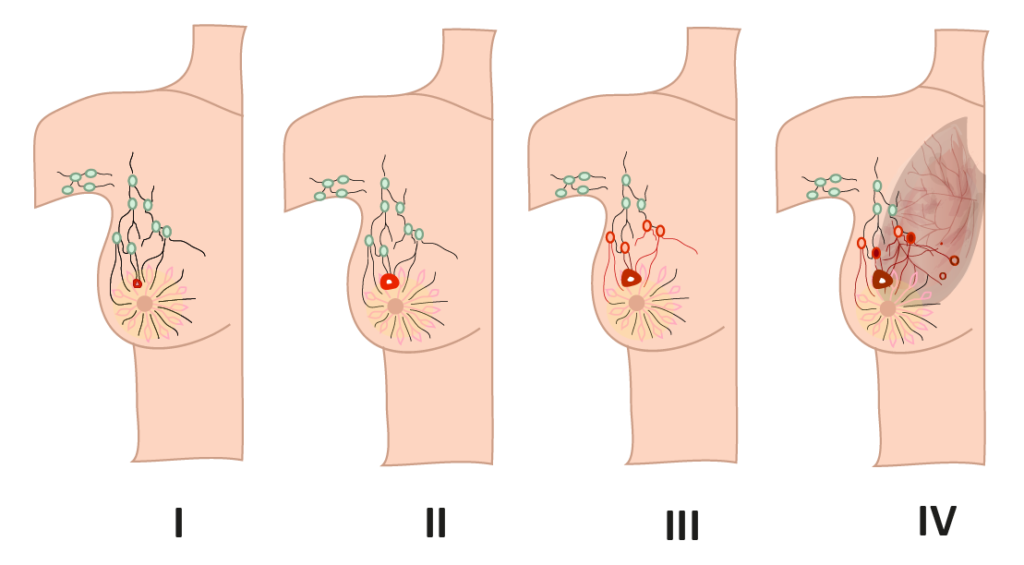
O estadiamento é uma forma de descrever os aspectos do câncer de mama, incluindo o tamanho do tumor, a localização, se ele se espalhou para os linfonodos, se espalhou para partes distantes do corpo, e se está afetando as funções de outros órgãos do corpo.
Estágio Zero (0): o tumor não é invasivo e está restrito à mama;
Estágio I: o tumor da mama tem até 2 centímetros de diâmetro, não invade os linfonodos axilares, ou se o fizer, tem invasão máxima de 2 milímetros;
Estágio II: o tumor da mama possui até 5 centímetros de diâmetro e invasão de 0 a 3 linfonodos axilares ou tumor da mama acima de 5 centímetros de diâmetro que não invadem a parede muscular, a pele e os linfonodos;
Estádio III: qualquer tumor que acabar invadindo acima de 10 linfonodos axilares, tumor de até 5 centímetros de diâmetro que invada até 9 linfonodos axilares, ou tumor da mama que invada a parede torácica e/ou a pele, independente da invasão de linfonodos;
Estádio IV: o tumor da mama de qualquer tamanho, que invada órgãos a distância como ossos, pulmões, fígado e cérebro.
Como posso prevenir o câncer de mama?
Muitos fatores ao longo da vida podem influenciar o risco do câncer de mama.
Você não pode alterar alguns fatores, como envelhecimento ou histórico familiar, mas pode ajudar a reduzir o risco de câncer de mama cuidando de sua saúde da seguinte maneira:
- Mantenha um peso saudável;
- Exercite-se regularmente;
- Não beba álcool;
- Se você está tomando, ou foi instruído a tomar, terapia de reposição hormonal ou anticoncepcionais, pergunte ao seu médico sobre os riscos e descubra se é adequado para você.
- Amamentação, se possível;
- Se você tem um histórico familiar de câncer de mama ou alterações hereditárias nos genes BRCA1 e BRCA2, converse com seu médico sobre outras maneiras de diminuir o risco.
Se manter saudável ao longo da vida diminuirá o risco de desenvolver câncer e aumentará suas chances de sobreviver ao câncer, caso ele ocorra.
O que é o rastreamento do câncer de mama?
Rastreamento do câncer de mama significa verificar se há câncer nos seios de uma mulher antes que haja sinais ou sintomas da doença. Todas as mulheres precisam ser informadas por seu médico sobre as melhores opções de rastreamento para elas.

Como o câncer de mama é diagnosticado?
Os médicos costumam usar testes adicionais para encontrar ou diagnosticar o câncer de mama. Eles podem encaminhar as pacientes para um especialista em mama ou um cirurgião. Isso não significa que ela tenha câncer ou que precise de cirurgia. Esses médicos são especialistas em diagnosticar problemas mamários.
- Ultrassom mamário: uma máquina que usa ondas sonoras para fazer imagens detalhadas, chamadas de ultrassons, de áreas dentro da mama;
- Mamografia diagnóstica: se você tiver um problema no seio, como caroços, ou se uma área da mama parecer anormal em uma mamografia de rastreamento, os médicos podem solicitar que você faça uma mamografia diagnóstica. Este é um raio-X mais detalhado da mama;
- Imagem por ressonância magnética: uma espécie de varredura corporal que usa um ímã conectado a um computador. A ressonância magnética fará imagens detalhadas de áreas dentro da mama;
- Biópsia: este é um teste que remove tecido ou fluido da mama para ser examinado no microscópio. Existem diferentes tipos de biópsia (por exemplo, aspiração por agulha fina, biópsia central ou biópsia aberta).
Quais são os tratamentos para o câncer de mama?
O câncer de mama é tratado de várias maneiras, porém, depende do tipo de câncer de mama e do estágio que ele se encontra. Pessoas com câncer de mama geralmente recebem mais de um tipo de tratamento, são eles:
- Cirurgia: uma operação em que os médicos cortam tecido canceroso.
- Quimioterapia: usar medicamentos especiais para diminuir ou matar as células cancerosas.
- Terapia hormonal: impede que as células cancerosas obtenham os hormônios de que precisam para crescer.
- Terapia biológica: trabalha com o sistema imunológico do seu corpo para ajudá-lo a lutar contra as células cancerosas ou para controlar os efeitos colaterais de outros tratamentos contra o câncer.
- Terapia de radiação: usando raios de alta energia (semelhantes aos raios-X) para matar as células cancerosas.
Médicos de diferentes especialidades costumam trabalhar juntos para tratar o câncer de mama. Os cirurgiões são médicos que realizam operações. Oncologistas médicos são médicos que tratam o câncer com medicamentos. Oncologistas de radiação são médicos que tratam o câncer com radiação.
Lembre-se de consultar sempre o seu médico para ter um diagnóstico completo.
Por Dra. Tânia de Fátima Moredo, oncologista do Hospital IGESP.
Atualizado em 10/08/2021.