Por Dra. Tânia Moredo, coordenadora do serviço de Oncologia do Hospital IGESP.
Veja outros artigos e siga o Hospital IGESP nas redes sociais.
Quando se trata de câncer, muitos mitos são transmitidos por amigos e familiares bem-intencionados. Esses mitos, muitas vezes, acabam causando mais estresse para os pacientes do que eles já estavam enfrentando. Como entender seu diagnóstico é uma parte essencial do avanço com seu plano de tratamento. Aqui estão 10 mitos sobre o câncer, desmascarados.
1. Fazer biópsia faz o câncer se espalhar
A biópsia não faz o câncer se espalhar. Ela é realizada para coletar uma amostra de tecido suspeito para ser analisada em um laboratório, a fim de determinar se é canceroso ou não. É importante que sejam tomadas medidas prévias para minimizar o risco de disseminação, como o uso de técnicas cirúrgicas adequadas e evitar a remoção de muito tecido doado.
2. Comer açúcar faz o câncer crescer
Comer um biscoito ou um pedaço de bolo não agrava seu câncer. Comer açúcar sozinho não causa câncer, mas pode contribuir para o desenvolvimento de doenças crônicas, tais como diabetes e obesidade, que podem aumentar o risco de desenvolver alguns tipos de câncer. Ter câncer não significa que você precisa perder os pequenos prazeres de que gosta. Entretanto, é importante equilibrar a dieta, e não apenas evitar o consumo de açúcar, já que uma dieta equilibrada e saudável é importante para manter um bom estado de saúde e prevenir doenças crônicas.
3. Precisa de cirurgia se o tumor do câncer for sólido
A cirurgia é uma das formas de tratamento do câncer e é comumente utilizada para remover tumores sólidos. No entanto, a decisão de realizar a cirurgia depende de muitos fatores, incluindo o tipo de câncer, o tamanho e a localização do tumor, as condições gerais do paciente e se o câncer já se espalhou para outras áreas do corpo.
4. Quem é mais claro tem mais chance de ter câncer de pele
A incidência de câncer de pele é geralmente maior em pessoas com pele clara, têm cabelos loiros ou ruivos e olhos claros. Isso ocorre porque a pele clara tem menos melanina, um pigmento que ajuda a proteger a pele dos efeitos nocivos dos raios ultravioleta (UV) do sol. Todavia, pessoas com pele escura também podem ter câncer de pele, e recomenda-se a proteção ao sol.
5. Um caroço na mama é sempre câncer de mama
Encontrar um nódulo na mama não significa que você tenha câncer de mama, mas deve ser examinado por um médico. Nunca deve ser ignorado!
6. A quimioterapia é dolorosa
Não! A quimioterapia pode causar alguns efeitos colaterais desconfortáveis, mas geralmente não é dolorosa. Os efeitos colaterais da quimioterapia podem incluem cansaço, náusea, vômito, perda de cabelo, alterações no paladar, dor de cabeça, dores musculares e dores nas articulações. No entanto, esses efeitos colaterais geralmente desaparecem após a quimioterapia e os médicos geralmente prescrevem medicamentos para aliviar esses sintomas.
7. Grávidas não podem fazer tratamento contra o câncer
Grávidas podem fazer tratamento contra o câncer, mas o plano de tratamento precisa ser adaptado com cuidado para evitar possíveis efeitos colaterais ao bebê. Poderá ser submetida à cirurgia, e a alguns tipos de quimioterapia durante a gestação sem afetar o bebê. O planejamento e acompanhamento das mulheres nesta situação é mais complexo e requer obstetra e oncologista monitorando mãe e bebê com frequência, pois terão que ser salvas 2 vidas.
8. O cabelo nunca mais crescerá após a quimioterapia
O cabelo geralmente começa a crescer de volta após o tratamento. A textura e cor do cabelo pode ser diferente do que era antes, mas geralmente volta ao normal com o tempo. Isso varia de pessoa a pessoa, alguns recuperam completamente e outros podem ter dificuldade no regresso do cabelo.
9. O câncer sempre vai voltar
Não. Em estágios precoces, ou seja, no início da doença, as chances de o câncer voltar são menos prováveis. O câncer pode retornar após o tratamento, conhecido como recidiva. Isso pode ocorrer porque algumas células tumorais podem ter sobrevivido ao tratamento inicial e se desenvolvido novamente. O risco de recidiva varia dependendo do tipo de câncer, do estágio em que foi detectado e tratado, e da eficácia do tratamento inicial. A maioria dos pacientes com câncer não tem recidiva, mas alguns pacientes podem desenvolver câncer novamente após um período.
10. Oncologistas não querem pacientes tentando tratamentos alternativos?
É importante que você exponha suas preocupações e perguntas ao seu oncologista e discuta com ele qual é a melhor abordagem para o seu tratamento. Se você estiver interessado em algum tipo de terapia alternativa, é importante discutir essa opção com seu médico antes de começar qualquer tratamento, a fim de avaliar se é seguro e adequado para você.
Muitos tratamentos complementares podem ajudar o paciente a suportar melhor a quimioterapia, como exercícios físicos adequados, dieta adequada e sono tranquilo.
No entanto, alguns tratamentos alternativos podem incluir ervas ou substâncias químicas que podem interferir no tratamento ou até intoxicar os órgãos dos pacientes.
Veja outros artigos e siga o Hospital IGESP nas redes sociais.
Enquanto norte-americanos e europeus já têm novos imunizantes à disposição, no Brasil não existe previsão para compra de vacinas.
O aumento de casos da Covid-19 voltou a deixar em alerta a população e os profissionais da saúde. Segundo a Fundação Oswaldo Cruz (Fiocruz), os estados de Alagoas, Amazonas, Ceará, Goiás, Pará, Paraíba, Pernambuco, Piauí, Rio Grande do Norte, Rio de Janeiro, Santa Catarina e São Paulo já apresentam tendência de crescimento.
Entre as causas apontadas, estão a presença de subvariantes do covid-19, como a BQ.1, e a flexibilidade nas medidas de prevenção, como a volta das aglomerações, a falta do uso de máscaras e de higienização. É o que confirma o infectologista do Hospital IGESP, Marcos Antônio Cyrillo.
“Houve aumento no número de casos leves, moderados e graves (internados em UTIs), isso acontece porque diminuímos as medidas não farmacológicas, além do isolamento e realização de testes e isso quer dizer que precisamos ficar em alerta, por a tendência ser de crescimento semana a semana” explica o especialista.
Na última semana, o Observatório Covid-19 da Fiocruz voltou a orientar o uso de máscaras em locais fechados, com pouca ventilação ou aglomeração de pessoas. A ação de obrigatoriedade das máscaras já está sendo retomada em outros países, e para o médico, o Brasil deve em breve retomar medidas mais robustas em relação a isso.
Especialistas afirmam que a melhor medida de proteção contra o coronavírus é a vacina, sendo fundamental completar o esquema de imunização, incluindo a 2ª dose de reforço. O infectologista do Hospital IGESP ressalta que a preocupação é em relação ao fato de que as subvariantes da Ômicron respondem menos aos imunizantes disponibilizados no Brasil.
Cyrillo aponta dois caminhos a serem tomados no país: “a 5ª dose com a vacina disponível ou trazer os imunizantes chamados de bivalentes da Moderna, ou Pfizer, eficientes contra as novas variantes. Os norte-americanos e os europeus já estão tomando, e por aqui não temos previsão para aquisição de vacinas”, finaliza o infectologista.
Veja outros artigos e siga o Hospital IGESP nas redes sociais!
O câncer de próstata é o segundo tipo de câncer mais comum entre homens (atrás apenas do câncer de pele não-melamona). Ele se caracteriza pelo crescimento descontrolado de células anormais que formam tumores.
No Brasil, estima-se 70 mil novos casos por ano e este número pode aumentar devido ao envelhecimento da população.
É um câncer silencioso que pode levar a óbito se não diagnosticado precocemente e tratado corretamente.
É uma glângula do sistema genital masculino, localizada na frente do reto e embaixo da bexiga, envolvendo a parte superior da uretra (canal por onde passa a urina).
Obesidade: Excesso de gordura corporal aumenta o risco de câncer de próstata.
Idade: A próstata apresenta um aumento natural com o passar da idade em quase todos os homens, e tanto a incidência de câncer quanto a mortalidade aumentam signitivamente após os 50 anos.
Histórico familiar: Homens cujo pai ou irmão tiveram câncer de próstata antes dos 60 anos possuem maior risco de apresentarem a doença.
É importante observar também outros fatores como os ambientais (poluição e exposição a substâncias químicas) e agentes infecciosos (casos de histórico de doenças sexualmente transmissíveis).
Converse com o seu médico.
Na fase inicial, o câncer de próstata pode não apresentar sintomas, porém os mais comuns são:
Obs.: Esses sinais não são exclusivos do câncer de próstata e podem surgir em doenças benignas do trato genital e urinário do homem.
O diagnóstico do câncer de próstata é feito com a combinação dos exames de toque e sangue (PSA), além de exames de imagens e biópsia.
Toque retal: O exame permite ao médico palpar a próstata e perceber se há nódulos (caroços) ou tecidos endurecidos (possível estágio inicial da doença). Apesar de alguns homens terem enorme resistência em realizar, o exame é rápido e indolor.
Dosagem de PSA: Exame de sangue que avalia a quantidade de antígeno prostático específico, uma proteína dosada no sangue, cujos valores alterados se correlacionam com condições benignas ou malignas da próstata.
#JuntosSomosMaisFortes
Fonte: INCA (Instituto Nacional de Câncer) e Drª Tânia de Fátima Moredo (Oncologista do Hospital IGESP)
Muito além do câncer de mama, o Outubro Rosa inspira cuidados com a saúde da mulher como um todo. Mapear e controlar fatores de risco e estimular a prevenção de doenças com hábitos saudáveis, melhoram o bem-estar e a qualidade de vida.
Conhecer o seu corpo e estar atenta às mudanças que acontecem no organismo, podem salvar vidas, como é o caso do câncer de mama que na maioria das vezes, é descoberto pelas próprias mulheres e quanto mais cedo for diagnosticado, maiores as chances de cura.
É possível evitar que pensamentos suicidas se tornem realidade. Por isso, fique atento aos sinais que podem indicar necessidade de ajuda:
A saúde mental é tão importante quanto a saúde física.
Falar sobre o assunto, salva vidas!
Peça ajuda! Você não está sozinho(a)!
O câncer de colo de útero, também chamado de câncer cervical uterino, assim como os outros tipos de cânceres, é uma doença caracterizada por apresentar células que se multiplicam e crescem de forma descontrolada, sem respeitar células vizinhas.
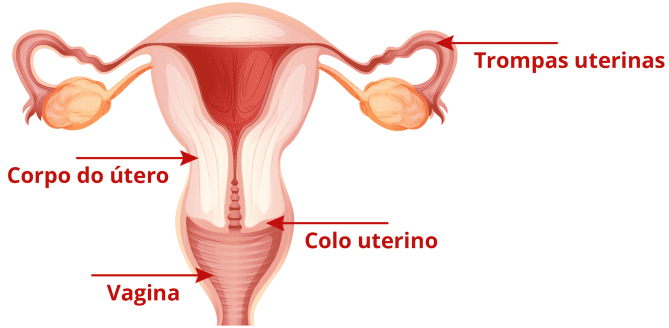
Localizado na região pélvica das mulheres, o útero é dividido em três partes: trompas uterinas, corpo do útero e colo do útero. Similarmente, sua aparência lembra uma pera, com a parte mais estreita, o colo do útero, para baixo. Essa região tem a importante função de criar uma barreira para infecções e proteger o bebê em mulheres grávidas. Pois mantém o corpo do útero fechado até o momento do nascimento da criança. Quando a mulher ovula, a trompa uterina é o meio pelo qual o óvulo alcança o corpo do útero, que é revestido internamente pelo endométrio, tecido responsável pelo sangramento menstrual das mulheres em período fértil, e quando não estão grávidas.
Segundo o INCA (Instituto Nacional de Câncer- Brasil), em 2020 foram diagnosticados 16.710 casos de câncer de colo uterino, representando 7,5% de todos os cânceres em mulheres. O número de óbitos pela doença foi de 6.596 em 2019. Em 2020, 604.127 mulheres foram diagnosticadas com câncer de colo uterino no mundo e, infelizmente, 341.831 mulheres morreram desta doença neste mesmo ano.
É importante saber que um fator de risco não determina o câncer isoladamente, mas aumenta as chances de uma pessoa ficar doente.
HPV (Papilomavírus Humano)
Em suma, quase todos os cânceres do colo de útero são causados pela infecção persistente do vírus HPV (Papilomavírus Humano). De fato, existem muitos subtipos de HPV. Felizmente a maioria não causa câncer. Eles infectam a pele e as mucosas (membrana umidificada que recobre cavidades orgânicas em contato direto ou indireto com o meio exterior), causando verrugas.
Desse modo, quando um vírus causa câncer, é chamado oncogênico. Pelo menos 13 subtipos de HPV são considerados oncogênicos, todavia, 70% dos casos de câncer de colo uterino são causados pelos subtipos 16 e 18, transmitidos de uma pessoa para outra durante o sexo.
A infecção crônica por vírus oncogênicos leva a transformação maligna das células normais do colo uterino, dando origem ao câncer.
Além disso, o HPV é tão comum que a maioria das pessoas o contrai em algum momento de suas vidas. Geralmente sem causar sintomas, e na maioria das mulheres, o HPV desaparecerá por conta própria; no entanto, se isso não acontecer, há uma chance de que, com o tempo, possa causar câncer do colo do útero.
Relações sexuais
Inegavelmente, há vários fatores relacionados ao seu histórico sexual podem aumentar o risco de câncer do colo do útero. O risco é provavelmente afetado pelo aumento das chances de exposição ao HPV, como:
– Tornar-se sexualmente ativo em uma idade jovem, especialmente com menos de 18 anos;
– Ter muitos parceiros sexuais e;
– Ter um parceiro considerado de alto risco, que está infectado por HPV ou que tenha muitos parceiros sexuais.
Tabagismo
Certamente, o cigarro possui dezenas de substâncias que causam câncer, e, portanto, fumar também aumenta o risco de câncer de colo de útero.
Vírus da imunodeficiência humana (HIV)
O HIV, que causa a AIDS, diminui a imunidade do indivíduo e, consequentemente, aumenta o risco de alguns tipos de cânceres, como o do colo uterino.
Anticoncepcionais orais
A princípio, há evidências de que tomar anticoncepcionais orais por muito tempo aumenta o risco de câncer do colo do útero. Quanto mais anos utilizando anticoncepcionais orais, maior o risco. O risco diminui quando o uso é descontinuado, após alguns anos.
Sim, atualmente existem duas vacinas contra HPV, aprovadas pela Anvisa – Agência Nacional de Vigilância Sanitária – que são comercializadas. A Quadrivalente, criada pela empresa Merck Sharp & Dohme, comercializada como Gardasil, protege contra HPV 6, 11,16 e 18, e a Bivalente, da empresa GlaxoSmithKline, comercializada como Cervarix, que confere proteção contra HPV 16 e 18.
Em 2014, o Ministério da Saúde iniciou a implementação da vacinação gratuita contra o HPV em meninas de 9 a 13 anos, com a vacina Gardasil. Essa faixa etária foi definida por ser a que mais apresenta grande produção de anticorpos e por ter sido menos exposta ao vírus por meio de relações sexuais.
Em meados de 2017, a vacinação foi ampliada para até 14 anos e iniciada para o público masculino, de 11 a 14 anos e de 9 a 26 anos vivendo com HIV/Aids, além de indivíduos submetidos a transplantes de órgãos sólidos/medula óssea e pacientes oncológicos. Em 2021 mulheres com o sistema imunológico enfraquecido, de 26 a 45 anos, foram incluídas no programa de vacinação.
Os principais sintomas que, normalmente, aparecem quando a doença está em estágio avançado são, corrimento vaginal, secreção de odor forte e cor intensa, com sangue e dor. Em casos ainda mais avançados, pode incluir dor pélvica, dor ao se relacionar sexualmente, urina ou fezes com sangue e dificuldade para evacuar ou urinar, e inchaço nas pernas.
Esses sintomas podem ser causados por outras doenças, é importante consultar o médico para esclarecê-los.
Detecção precoce
Em primeiro lugar, é importante diagnosticar a doença mesmo antes dela apresentar sintomas. Quanto mais precoce, maiores as chances de cura.
No Brasil, o Instituto Nacional do Câncer (INCA), recomenda iniciar o rastreamento da doença em mulheres a partir do início da atividade sexual ou na faixa etária de 25 a 64 anos e que já tiveram relação sexual. Para isso, é importante realizar consultas periódicas ao ginecologista para análise do histórico médico e a realização de exames.
O Papanicolaou (citologia oncótica do colo uterino) e o exame chamado de Captura Híbrida de HPV, que investiga a existência do vírus HPV, são os principais exames solicitados para o diagnóstico. Além deles, outros exames de imagem complementares podem ser solicitados, como o ultrassom pélvico, tomografia ou ressonância pélvica e a colposcopia.
Estadiamento da Doença
Assim que, confirmado o diagnóstico, o médico irá realizar exames complementares para avaliar a extensão da enfermidade, chamado de estadiamento da doença.
São pedidos exames de imagem como raio-X ou tomografia de tórax, ultrassom, tomografia ou ressonância magnética de abdômen e pelve. E exames mais complexos como a cistoscopia (exame da bexiga) e proctoscopia (examina o reto) que são realizados sob sedação.
O sistema de estadiamento mais comum usado é o da FIGO (Federação Internacional de Ginecologia e Obstetrícia), as notas vão de I a IV, sendo IV a doença espalhada e mais grave.
FIGO I: Doença localizada apenas no colo uterino. O câncer não se espalhou para os linfonodos próximos ou locais distantes.
FIGO II: O câncer cresceu além do colo do útero, mas não se espalhou para as paredes da pelve ou parte inferior da vagina, para os linfonodos próximos ou locais distantes.
FIGO III: O câncer se espalhou para linfonodos pélvicos próximos ou linfonodos para-aórticos, mas não se espalhou para locais distantes.
FIGO IV: O câncer se espalhou para órgãos distantes como bexiga, reto, pulmões, fígado, osso, entre outros.
Em resumo, o tratamento depende do estadiamento da doença.
Em outras palavras, se a doença estiver localizada e em estágio inicial, o profissional médico pode recomendar apenas a cirurgia, sem a necessidade da remoção completa do colo de útero.
Todavia, em tumores maiores, serão necessárias cirurgias mais complexas, como a retirada do útero, anexos e linfonodo.
Se o tumor não for ressecável com a cirurgia, ou seja, se não puder ser retirado por completo em um primeiro planejamento, serão realizados tratamentos antes da cirurgia, como a quimioterapia e radioterapia, para tornar o tumor ressecável. Muitas vezes, após a cirurgia, estes tratamentos podem ser mantidos durante um período.